Autor:
Louise Ward
Data Creației:
7 Februarie 2021
Data Actualizării:
28 Iunie 2024

Conţinut
Ficatul deteriorat produce țesut nou pentru a se vindeca, dar ficatul cirotic nu este în stare să se regenereze, deoarece a fost înlocuit de fibre conjunctive și își schimbă structura. Ciroza în stadiu incipient este reversibilă prin tratarea cauzei de bază, dar ciroza în stadiul final este adesea ireversibilă și necesită un transplant de ficat. Dacă nu este tratată, ciroza va duce în cele din urmă la insuficiență hepatică și / sau cancer. Recunoașterea semnelor de ciroză vă va ajuta să o gestionați devreme în faza de vindecare.
Pași
Metoda 1 din 4: Înțelegerea factorilor de risc
Luați în considerare cât de mult alcool beți. Alcoolul dăunează ficatului blocând capacitatea ficatului de a procesa carbohidrați, grăsimi și proteine. Atunci când aceste substanțe se acumulează în ficat la niveluri periculoase, organismul reacționează cu inflamația reactivă, ducând la hepatită, fibroză și ciroză. Cu toate acestea, consumul excesiv de alcool nu este suficient pentru a dezvolta boli alcoolice hepatice. Doar 1 din 5 persoane care consumă mult alcool dezvoltă hepatită, iar 1 din 4 persoane dezvoltă ciroză.
- Bărbații sunt considerați „bețivi” dacă beau 15 sau mai multe băuturi într-o săptămână. Femeile sunt considerate acest lucru dacă beau 8 sau mai multe băuturi pe săptămână.
- Puteți primi în continuare ciroză chiar dacă încetați să consumați alcool. Cu toate acestea, toate persoanele cu ciroză ar trebui să se abțină de la alcool. Acest lucru va ajuta la tratament și vindecare, în orice stadiu.
- Deși ciroza este frecventă la bărbați, ciroza este de obicei cauzată de alcool la femei.

Fă-ți testul pentru hepatita B și C. Hepatita cronică și leziunile hepatice cauzate de ambii virusuri vor dezvolta ciroză după câteva decenii.- Factorii de risc pentru hepatita B includ sex neprotejat, transfuzii de sânge și împărțirea acelor contaminate. În SUA și în alte țări dezvoltate, acest risc este mai puțin probabil din cauza vaccinării.
- Factorii de risc pentru infecția cu hepatita C includ infecția prin împărțirea acului, transfuzii de sânge, piercing sau tatuaje.
- Ciroza ficatului datorată hepatitei C este cea mai frecventă cauză a intervenției chirurgicale de transplant hepatic.

Înțelegeți relația dintre ciroză și diabet. La 15-30% dintre pacienții cu ciroză, diabetul este un factor de risc pentru apariția „steatohepatitei nealcoolice (NASH). Diabetul duce adesea la hepatita C - cea mai frecventă cauză a cirozei - posibil din cauza funcției pancreatice afectate.- O altă cauză a cirozei asociate frecvent cu diabetul este hemocromatoza.
- Această afecțiune se caracterizează prin acumularea fierului în piele, inimă, articulații și pancreas. Acumularea de fier în pancreas duce la diabet.

Luați în considerare greutatea dvs. Obezitatea duce la o gamă largă de probleme de sănătate, de la diabetul de tip 2 și bolile de inimă la artrita și accidentul vascular cerebral. Mai mult, excesul de grăsime din ficat provoacă leziuni și inflamații, ducând la dezvoltarea steatohepatitei nealcoolice.- Pentru a determina dacă aveți sau nu o greutate sănătoasă, utilizați un calculator online pentru IMC (indicele de masă corporală).
- Calculul IMC depinde de factorii de vârstă, înălțime, sex și greutate.
Cunoașteți riscurile bolilor autoimune și ale inimii. Dacă aveți afecțiuni autoimune, cum ar fi boala inflamatorie intestinală, reumatismul sau boala tiroidiană, ar trebui să aveți grijă. Deși aceste boli nu contribuie direct la ciroza, ele cresc riscul de complicații din alte tulburări care duc la ciroza. Bolile de inimă sunt un factor de risc pentru steatoza nealcoolică care duce la ciroză. În plus, bolile de inimă sunt asociate cu insuficiența cardiacă dreaptă, care poate duce la congestie hepatică și ciroză cardiacă.
Verificarea istoricului familial. Anumite afecțiuni hepatice care duc la ciroză sunt moștenite. Ar trebui să luați în considerare istoricul familiei dvs. pentru a vedea dacă sunteți expus riscului de ciroză:
- Boala de supraîncărcare a fierului este moștenită
- Boala Wilson (tulburare a metabolismului cuprului)
- Deficitul de alfa-1 antitripsină (AAT)
Metoda 2 din 4: Recunoașteți simptomele și semnele
Cunoașteți simptomele cirozei. Dacă observați aceste simptome, discutați cu medicul dumneavoastră cât mai curând posibil. Medicul dumneavoastră va face un diagnostic de specialitate și va începe rapid procesul de tratament. Dacă doriți să știți dacă altcineva are ciroză, asigurați-vă că persoana respectivă verifică la dvs., deoarece există simptome care nu pot fi observate din exterior. Simptomele cirozei includ:
- Epuizat sau senzație de oboseală
- Vânătăi ușoare sau sângerări
- Edem la nivelul membrelor inferioare (umflare)
- Icter (icter)
- Febră
- Pierderea poftei de mâncare sau pierderea în greutate
- Greaţă
- Diaree
- Mâncărime (prurit)
- Creșterea circumferinței taliei
- Confuz
- Tulburari de somn
Căutați semne ale venelor păianjen. Termenii mai specializați pentru această afecțiune sunt angiomata păianjen, paianjen nevi, bun telangiectazii păianjen. Venele păianjen sunt smocuri anormale de vene care emană din vasul de sânge central cu deteriorare. Ele apar de obicei pe corp, pe față și pe extremitățile superioare.
- Pentru a localiza venele păianjen, apăsați o bucată de sticlă împotriva venei suspecte.
- Pata roșie din centrul cocului va bate - roșie pe măsură ce curge sângele și apoi va fi palidă pe măsură ce sângele curge către vasele de sânge mai mici.
- Venele de păianjen mari și înghesuite sunt un semn al cirozei grave.
- Cu toate acestea, acest fenomen este întâlnit în mod frecvent și la femeile însărcinate sau la persoanele cu malnutriție severă. Uneori apare și la persoanele sănătoase.
Observați palma mâinii pentru pete roșii. Eritemul palmar arată ca niște pete de pete roșii sau pete roșii în palma mâinii cauzate de metabolismul alterat al hormonilor sexuali. Eritemul palmar apare în principal pe marginea palmei, de-a lungul degetului mare și al degetului mic, nu în centrul palmei.
- Alte cauze ale eritemului palmar includ sarcina, reumatismul, hipertiroidismul și problemele de sânge.
Observați orice schimbare a unghiilor. Boala hepatică afectează de obicei pielea, dar observarea unghiilor poate oferi informații utile suplimentare. Unghiile Muehrcke au dungi orizontale palide pe baza unghiei. Acest fenomen se datorează producției inadecvate de albumină, care se face doar de către ficat. Când sunt apăsate pe unghie, aceste dungi se vor estompa și vor dispărea înainte de a reapărea rapid.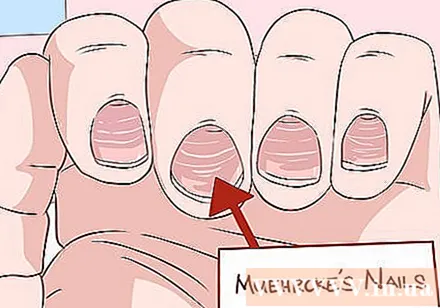
- Pe unghiile lui Terry, cele două treimi ale unghiei sunt albe. O treime din vârful unghiei este roșie. Acest fenomen este cauzat și de un deficit de albumină.
- Vârfurile degetelor sunt rotunjite și / sau mai mari. Într-o formă grea, unghiile pot lua forma unei tobe, de unde și termenul „deget de tobe”. Acest fenomen este adesea observat în ciroza colestatică.
Verificați oasele lungi pentru umflare. De exemplu, dacă vedeți un genunchi sau o gleznă umflată care merge înainte și înapoi de multe ori, ar putea fi un semn al „osteoartritei” (HOA). De asemenea, articulațiile degetelor și ale umerilor pot fi afectate. Inflamație Acesta este rezultatul unei inflamații cronice în țesutul conjunctiv din jurul oaselor, care poate fi foarte dureroasă.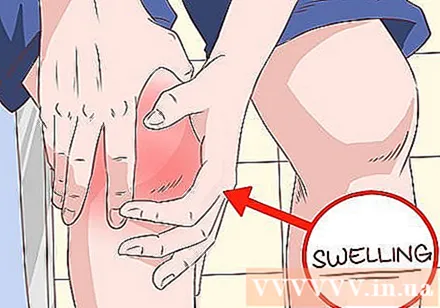
- Rețineți că cauza comună a bolii HOA este cancerul pulmonar și ar trebui exclusă.
Căutați semne cu degetele îndoite. „Spasmul Dupuytren” este o afecțiune în care țesutul care leagă părți din palma mâinii se îngroașă și se contractă. Acest lucru afectează flexibilitatea degetelor, determinând îndoielile permanente. De obicei, acest lucru apare în inel și degetul mic și este însoțit de durere, durere sau mâncărime. Este dificil pentru pacient să țină obiecte, deoarece această boală afectează aderența.
- Spasmele Dupuytren sunt frecvente în ciroza alcoolică, reprezentând aproximativ o treime din toate cazurile.
- Cu toate acestea, acest lucru se întâmplă și la fumători, băutori fără ciroză, lucrători cu mișcări repetitive ale mâinilor, persoanele cu diabet și persoanele cu Peyronie.
Verificați dacă există masă solidă la sânii masculi. Ginecomastia la bărbați este creșterea țesutului glandei mamare care se extinde din mamelon. Acest lucru duce la o creștere a hormonului estradiol și reprezintă două treimi din cazurile de ciroză. Ginecomastia poate apărea similară cu ginecomastia, unde sânul se mărește din cauza grăsimii, dar nu din cauza creșterii glandelor mamare.
- Pentru a distinge cele două cazuri de mai sus, vă întindeți pe spate, așezați degetul mare și degetul arătător pe fiecare sân.
- Împingeți încet sânii împreună. Ar trebui să simțiți țesutul solid și solid chiar sub zona mamelonului.
- Dacă simțiți masa, există ginecomastie. Dacă masa nu este palpabilă, glanda prostatică este feminizată.
- Alte tulburări tumorale, cum ar fi cancerul, sunt adesea localizate în locuri neobișnuite (nu în jurul mameloanelor).
Căutați simptome de hipogonadism la bărbați. Bărbații cu boli hepatice cronice, cum ar fi ciroza, reduc producția de testosteron. Simptomele hipogonadismului includ disfuncție erectilă, infertilitate, scăderea libidoului și atrofie testiculară. Poate fi cauzat și de deteriorarea testiculelor sau de probleme la nivelul hipotalamusului și al glandei pituitare.
Aveți grijă la semne de durere abdominală și balonare. Acestea pot fi semne ascitice care se acumulează lichid în peritoneu (cavitatea abdominală). Dacă se acumulează mult lichid, poate apărea dificultăți de respirație.
Examinați-vă abdomenul pentru vase de sânge plutitoare. Caputa meduză este o venă ombilicală deschisă care determină acumularea de sânge în sistemul venei portale. Acest flux sanguin este apoi deviat în vena ombilicală și în vasele de sânge din peretele abdominal. Această afecțiune face ca vasele de sânge să iasă în evidență pe abdomen. Acest fenomen se numește caput medusa, deoarece forma vaselor de sânge seamănă cu capul (caput) al Medusei, o figură din mitologia greacă.
Respirația miroase a mucegai. Respirația mucegăită este, de asemenea, cauzată de cazuri severe de hipertensiune arterială care cauzează caput meduză și murmur Cruveilhier-Baumgarten. Mirosul urat provine din sulfura de dimetil, care este rezultatul hipertensiunii.
- Sunetul va fi mai silențios pe măsură ce medicul apasă pielea deasupra buricului.
Acordați atenție icterului și vederii. Icterul este o decolorare galbenă cauzată de concentrațiile crescute de bilirubină atunci când ficatul este incapabil să o proceseze eficient. Mucoasele se pot îngălbeni și urina va deveni mai întunecată.
- Icterul poate fi, de asemenea, cauzat de consumul de prea mult caroten, cum ar fi morcovii. Cu toate acestea, morcovii nu vor îngălbeni albul ochilor, așa cum este cazul icterului.
Verificați-vă mâna pentru simptome ale gândirii posturii motorii (asterixis). Cereți persoanei suspectate de ciroză să-și deschidă mâinile în fața feței, cu palmele cu fața în jos. Mâna persoanei va începe să se miște și să „fluture” la încheietura mâinii ca aripa unei păsări.
- Insuficiența posturii motorii apare și în sindromul de hiperemie (uremie) și insuficiența cardiacă severă.
Metoda 3 din 4: Diagnosticul profesional
Adresați-vă medicului dumneavoastră pentru a verifica orice modificare a dimensiunii ficatului sau splinei. Când este sondat, ficatul cirotic se simte adesea rigid și are noduli. Splenomegalia (splina mărită) este cauzată de hipertensiune arterială care determină congestie în splină. Ambele afecțiuni sunt semne de ciroză.
Adresați-vă medicului dumneavoastră pentru a verifica dacă există murmur Cruveilhier-Baumgarten. Majoritatea medicilor de asistență primară nu verifică acest simptom. Aceasta este o suflare în venele auzite de un stetoscop în epigastric (partea centrală superioară) a abdomenului. La fel ca medusa caput, acest fenomen este cauzat de funcționarea defectuoasă a diferitelor sisteme venoase din corp atunci când există o creștere a tensiunii arteriale în vene.
- Medicul va efectua manevra Valsalva - o tehnică de sondare a presiunii abdominale crescute. Acest lucru îl ajută pe medic să audă lovitura mai clar dacă există.
Solicitați medicului dumneavoastră un test de sânge pentru ciroză. Medicul va lua sânge și îl va trimite la un laborator pentru diagnosticarea cirozei. Aceste teste includ:
- Un test complet al numărului de sânge pentru anemie, leucopenie (leucopenie), neutropenie și trombocitopenie sunt frecvente în ciroză și mai mulți factori. alte.
- Testul caută niveluri crescute de enzime hepatice (aminotransferaze serice), care indică ciroză alcoolică. Ciroza alcoolică obișnuită a ficatului are un raport AST / ALT mai mare de 2.
- Măsurați-vă nivelul total de bilirubină în comparație cu alocația inițială. Rezultatele vor fi probabil normale în stadiile incipiente ale cirozei, dar nivelurile vor crește pe măsură ce ciroză se agravează. Rețineți că nivelurile ridicate de bilirubină sunt un semn prognostic prost în ciroza biliară primară.
- Măsurați nivelul de albumină. Incapacitatea unui ficat cirotic de a sintetiza albumina are ca rezultat niveluri scăzute de albumină. Cu toate acestea, acest lucru se observă și la pacienții cu insuficiență cardiacă congestivă, sindrom nefrotic, malnutriție și anumite boli intestinale.
- Alte teste includ testul fosfatazei alcaline, enzima hepatică gamma-glutamil transpeptidaza (GGT), timpul protrombinei, globulinele, serul de sodiu și hiponatremia (hiponatremia).
Adresați-vă medicului dumneavoastră pentru a examina imaginile. Imagistica corporală poate ajuta la identificarea cirozei, dar este și mai utilă în detectarea complicațiilor cirozei, cum ar fi ascita.
- Ecografia de diagnostic este o metodă neinvazivă și accesibilă. La ultrasunete, va apărea un ficat cirotic mic, nodulos. Constatarea tipică a cirozei este că lobul drept se micșorează și lobul stâng se mărește. Nodurile observate la ultrasunete pot fi benigne sau maligne și necesită biopsie. Ecografia poate detecta, de asemenea, o creștere a diametrului venei portale sau a formei venelor ramificate, indicând o creștere a presiunii venoase portal.
- Tomografia computerizată nu este adesea utilizată în diagnosticarea cirozei, deoarece oferă aceleași informații ca ultrasunetele. Mai mult, pacientul este expus la radiații și contrast. Puteți consulta alte opinii sau întrebați de ce medicul dumneavoastră recomandă utilizarea acestei tehnici.
- Imagistica prin rezonanță magnetică este adesea limitată din cauza costului ridicat și a respingerii pacienților din cauza timpilor de imagistică lungi și incomode. Nivelurile scăzute de semnal pe imaginile ponderate T1 indică supraîncărcarea fierului din cauza hemocromatozei ereditare.
Faceți o biopsie pentru un diagnostic definitiv. Verificarea semnelor și simptomelor și efectuarea analizelor de sânge sunt metode bune pentru a identifica o ciroză suspectată. Cu toate acestea, singura modalitate de a ști sigur dacă aveți ciroză este cu o biopsie. După prelucrarea și examinarea unei bucăți de ficat la microscop, medicul poate confirma dacă pacientul are ciroză sau nu. publicitate
Metoda 4 din 4: Obținerea tratamentului pentru ciroză hepatică
Urmați instrucțiunile medicului dumneavoastră. În ciroza, majoritatea cazurilor ușoare și moderate sunt de obicei tratate în ambulatoriu, cu câteva excepții. Dacă pacientul prezintă sângerări gastro-intestinale, infecții severe sau sepsis, insuficiență renală sau stare mentală modificată, este necesar un tratament internat.
- Medicul dumneavoastră vă va cere să vă abțineți de la alcool, droguri și droguri dacă ficatul dvs. este contaminat. Medicul dumneavoastră va evalua această afecțiune în mod individual. Mai mult, unele ierburi precum kava și vâs pot provoca leziuni suplimentare ficatului. Discutați cu medicul dumneavoastră despre tratamentele pe bază de plante / alternative pe care le luați.
- Medicul dumneavoastră vă va face vaccinuri pentru boala pneumococică, gripa, hepatita A și B.
- Medicul dumneavoastră vă va elabora un regim NASH, în cadrul căruia veți face parte dintr-un plan de scădere în greutate, exerciții fizice și control optim al lipidelor și glucozei (grăsimi și zaharuri / amidon).
Luați medicamente conform instrucțiunilor. După cum sa menționat mai sus, există multe cauze potențiale ale cirozei. Medicamentele pe care le prescrie medicul dumneavoastră sunt prescrise special pentru dumneavoastră. Aceste medicamente vor trata cauzele care stau la baza (Hepatita B, Hepatita C, ciroza colestatică) și simptomele de ciroză și insuficiență hepatică.
Gata pentru o opțiune chirurgicală. Chirurgia nu este întotdeauna recomandată de medici, dar este necesară atunci când anumite afecțiuni apar din ciroză. Aceste condiții includ:
- Varicele și pot fi tratate cu ligatură venoasă.
- Ascita, care este acumularea de lichid în cavitatea abdominală, este tratată prin aspirație, o procedură de drenare a lichidului.
- Insuficiență hepatică severă, care este un debut rapid al encefalopatiei hepatice (alterarea structurii / funcției hepatice timp de 8 săptămâni după diagnosticarea cirozei). Această afecțiune necesită un transplant de ficat.
- Carcinomul cu celule hepatice este dezvoltarea cancerului hepatic. Eforturile de tratament includ ablația prin radiofrecvență, îndepărtarea chirurgicală (îndepărtarea celulelor canceroase) și transplantul de ficat.
Cunoaște-ți prognosticul. De obicei, după ce a fost diagnosticat cu ciroză, se poate experimenta 5-20 de ani fără simptome sau puține. Odată ce s-au dezvoltat simptome severe și complicații de ciroză, un pacient moare de obicei în decurs de 5 ani fără un transplant de ficat.
- Sindromul hepatic și renal este o complicație potențial gravă cauzată de ciroză hepatică.Acest termen se referă la dezvoltarea insuficienței renale la un pacient cu insuficiență hepatică care necesită tratament pentru insuficiența renală.
- Sindromul hepatopulmonar, o altă complicație gravă a dilatației arterei pulmonare la pacienții cu ficat, duce la dificultăți de respirație și hipoxemie (niveluri scăzute de oxigen în sânge). Tratamentul pentru acest lucru este un transplant de ficat.
Sfat
- Nu luați niciun medicament până și decât dacă medicul dumneavoastră vă prescrie. Păstrați-vă corpul activ, luând vitamine, sucuri și fructe.
- Etapele incipiente ale cirozei sunt reversibile prin tratarea cauzelor subiacente, cum ar fi controlul diabetului, abținerea de la alcool, tratarea hepatitei și inversarea obezității pentru a recâștiga o greutate normală.
Avertizare
- Stadiul târziu al cirozei este, în general, ireversibil - boala și complicațiile sale duc în cele din urmă la moarte, astfel încât operația de transplant hepatic este singura opțiune de recâștigare a stării salvați viața pacientului.