Autor:
Monica Porter
Data Creației:
21 Martie 2021
Data Actualizării:
1 Iulie 2024

Conţinut
Copiii cu diabet au nevoie de aport zilnic de insulină pentru a rămâne sănătoși și este probabil să o ia pe viață. Din păcate, insulina nu poate fi administrată pe cale orală și necesită o injecție. Cel mai bun mod de a-ți convinge copilul să facă injecția este să-l educi despre diabet și să-l încurajezi să își asume responsabilitatea pentru propria sănătate.
Pași
Partea 1 din 3: Educație pentru adolescenți
Înființează o echipă de experți. Găsirea unui medic specializat în diabetul adolescent joacă un rol important în menținerea celor mai bune îngrijiri medicale pentru copilul dumneavoastră în anii următori. Prezentați-le copiilor fiecărui medic și anunțați-i că medicii sunt cei care ajută la o sănătate bună. Mențineți o relație strânsă cu echipa, mai ales de îndată ce problemele și modificările majore sunt diagnosticate în viața copilului dumneavoastră.Trebuie să fiți în contact cu:
- Pediatru specializat în diabetul juvenil.
- Asistent medical pentru diabet.
- Nutritionist.
- Medicul este specializat în tulburări endocrine, cum ar fi diabetul.
- Psiholog. Aceasta este persoana care îl va ajuta pe copil să facă față emoțiilor provocate de diagnostic. Mulți copii sunt adesea șocați, supărați și respinși înainte de a accepta diagnosticul.

Practicați testarea injecției cu zahăr din sânge și insulină cu copilul dumneavoastră. Asigurați-vă că înțeleg ce se întâmplă și de ce. În acest fel, copilul se va simți mai puțin fricos.- Dacă bebelușul tău este mai în vârstă, îi poți permite să își practice propriul test pentru înțeparea degetelor pentru a măsura glicemia și a injecta medicamente.
- Dacă bebelușul este mic și nu poate efectua singur un test de injectare a degetelor sau o injecție, îi puteți permite să se alăture procesului cerându-le să ciupească pielea în timpul injecției. Acest lucru ajută la pregătirea copilului pentru a pregăti auto-medicația pe măsură ce îmbătrânește.

Explicați diferitele tipuri de insulină. Acest lucru îi ajută pe copii să înțeleagă legătura dintre insulină și dietă și să învețe să le controleze. În funcție de nevoile copilului, un medic poate recomanda o varietate de combinații. Tipurile de insulină includ:- Insulină cu acțiune rapidă. Două tipuri comune sunt insulina lispro (Humalog) și insulina aspart (NovoLog). Acestea funcționează în decurs de 15 minute și efectul maxim în aproximativ o oră.
- Insulină cu acțiune scurtă (Humulin R, Novolin R și altele). Acestea funcționează în decurs de 30 de minute și sunt eficiente până la două până la patru ore mai târziu.
- Insulină cu acțiune îndelungată. Unele tipuri comune includ insulina glargină (Lantus) și insulina detemir (Levemir). Durează 20 până la 26 de ore.
- Insulină cu acțiune intermediară (Humulin N, Novolin N). Acestea intră în vigoare după o jumătate de oră și sunt cele mai eficiente în termen de patru până la șase ore. Copiii care iau acest tip de insulină trebuie să mănânce o cantitate suficientă de carbohidrați la momentul potrivit, deoarece insulina mediază capacitatea de a reduce glicemia.
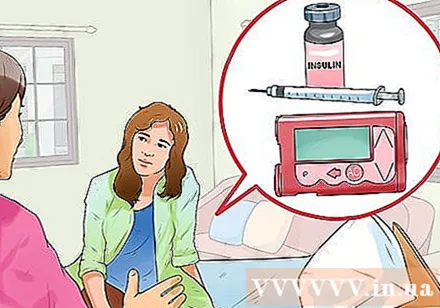
Permiteți copilului dumneavoastră să aleagă cum să ia medicamentul dacă este suficient de mare. Abilitatea de a discuta și de a înțelege cum să ia medicamente îi ajută pe copii să își asume responsabilitatea pentru planurile lor de tratament. Iată câteva metode disponibile:- Injecție de insulină. Aceasta include injecții regulate. Poate fi injectat cu o seringă de insulină și ac sau stilou. Stiloul injector are spațiu pentru insulină în interior.
- Pompa de insulină. Pompa are aproximativ dimensiunea unui pachet de cărți și a unui reportaj. Dispozitivul este atașat la un cateter urinar care este implantat continuu sub piele. Pompa este programată să se umple cu insulină, dar poate fi reglată după cum este necesar. Pompele fără fir care utilizează tuburi mici care conțin insulină sunt un nou tip de pompă.
Partea 2 din 3: Recunoașteți simptomele
Sprijinirea copiilor să recunoască hipoglicemia. Acest lucru poate apărea din cauza unei diete slabe, vărsături frecvente, exerciții fizice excesive sau prea multă insulină. Trebuie să vă învățați copilul cum să recunoască simptomele și să vă anunțe când scade glicemia. După ce cunoaște simptomele, copilul dvs. va ști că controlul diabetului îi ajută să se simtă mai bine. Unele dintre simptome includ:
- Tremurând
- Sudoare
- Adormit
- Flămând
- Ameţeală
- Durere de cap
- stare rea de spirit
- Schimbarea comportamentului
- Confuz
- Îngrijorat
- Convulsii
- Leșin
Învățați copiii să recunoască hiperglicemia. Hiperglicemia este cauzată de a mânca mai mult decât de obicei, de a mânca alimente greșite, de a nu lua suficientă insulină sau de a fi bolnav. Când copiii încep să recunoască simptomele hiperglicemiei, vor înțelege că medicamentele joacă un rol important în recuperare. Unele dintre simptome includ:
- Urinați des
- Însetat
- Gură uscată
- Vedere slabă
- Infectii fungice
- Luptă
- Greaţă
Ajutați copilul să recunoască cetone diabetice. Acest lucru se întâmplă atunci când corpul începe să descompună grăsimile din cauza lipsei de energie. Puteți învăța copilul cum să recunoască simptomele și să verificați starea cu kituri de testare a urinei de la farmacie pentru a detecta niveluri ridicate de cetonă. Simptomele producției de cetonă diabetică includ:
- Nu există niciun sentiment de foame
- Greață sau vărsături
- Dureri de stomac
- Piele uscată sau roșie
- Respirația miroase dulce sau fructat
- Confuz
- Obosit
- Dificultăți de respirație sau respirație profundă sau rapidă
Partea 3 din 3: Ajutarea copilului dumneavoastră să controleze diabetul
Vorbește cu școala. Pe măsură ce copiii îmbătrânesc, ei sunt responsabili pentru controlul medicamentelor împotriva diabetului în timpul școlii. Fie că este autoadministrat sau merge la cabinetul asistentei școlare pentru împușcare, este important ca copilul dumneavoastră să știe cum să-și gestioneze starea. Câteva lucruri de discutat cu școala includ:
- Trimiteți copilul la echipa de sănătate a școlii. Asigurați-vă că copilul dvs. știe unde se află clinica, astfel încât să poată cere ajutor și să nu se simtă bine.
- Vorbește cu profesorii. Copiii trebuie să aibă la dispoziție gustări sau zahăr cu acțiune rapidă. Asigurați-vă că profesorul știe că uneori copiii trebuie să părăsească cursul pentru injecții cu insulină sau mâncare de gunoi.
- Consultați-vă școala despre modul în care copilul dumneavoastră ar trebui să-l folosească pentru a scăpa de un ac folosit. Dacă copilul dumneavoastră se auto-medicează, el sau ea trebuie să știe unde să elimine în siguranță ace.
Recunoașteți semnele fobiei acelor. Acesta este un sindrom comun la copiii cu diabet. Părinții și copiii pot avea dificultăți în a face injecții cu insulină în mod regulat. Copiii cărora le este frică de ace pot evita injecția sau pot prezenta unele dintre următoarele simptome de anxietate:
- Ameţeală
- Gură uscată
- Palpitații cardiace
- Sudoare
- Tremurând
- Respirați prea repede sau prea adânc
- Leșin
- Greață sau vărsături
Ajutați copilul să depășească fobia acului. Există multe modalități de a remedia acest lucru. Copilul dvs. poate dori să încerce o varietate de metode pentru a vedea care funcționează. Poate că va trebui să discutați cu un psiholog care înțelege provocările cu care se confruntă copilul dumneavoastră cu diabet.
- Roagă-ți copilul să schițeze o ierarhie a temerilor. Roagă-ți copilul să facă o listă cu părțile injecției care variază de la cel mai înfricoșător la cel mai înspăimântător. Apoi începeți cu cea mai ușoară parte, cum ar fi ținerea seringii sau privirea altcuiva injectând și rugați-vă copilul să utilizeze tehnici de relaxare până când frica dispare. Practicați până când copilul dvs. poate trece întreaga ierarhie.
- Învățați-l copilul cum să folosească tehnici de relaxare, cum ar fi respirația profundă, meditația, vizualizarea liniștii sau contracțiile și relaxarea progresivă a fiecărui grup muscular din corp.
- Încercați injecția într-un alt loc, cum ar fi într-o altă cameră sau la casa cuiva drag. Acest lucru ajută la eliminarea factorului de anxietate.
- Încercați injecții pe mai multe părți ale corpului. Mulți oameni se simt confortabil cu o injecție în abdomen, dar poate fi injectată în coapsă sau fese. Acest lucru vă va ajuta copilul să simtă durerea cauzată de vechea lovitură.
- Ajută-ți copilul să găsească un grup de sprijin. Este posibil ca medicul dumneavoastră să cunoască câteva grupuri de sprijin pentru copiii cu diabet. Alternativ, contactați centrul de sănătate local sau căutați pe internet organizațiile de cercetare și educație privind diabetul.
Ajută-ți adolescentul să practice independența. Pentru un copil cu diabet, dificultățile care apar în timpul pubertății sunt mai complicate decât de obicei. Trebuie să comunicați deschis cu copiii dvs. și să fiți conștienți de faptul că aceștia pot greși. Adolescenții nu respectă adesea o dietă și nu injectează insulină din cauza răzvrătirii sau a cerșit prieteni. Unele dificultăți de discutat includ:
- Conducător auto. Discutați cu copilul dumneavoastră despre importanța asigurării siguranței în timp ce conduceți. Învățați copilul cum să verificați glicemia înainte de plimbare și să aveți întotdeauna gustări care pot fi păstrate în coș. Asigurați-vă că copilul dvs. este conștient de necesitatea de a opri și de a corecta hipoglicemia, chiar și atunci când este târziu. Indicați copilului să nu lase instrumentele pentru diabet în mașină, deoarece temperaturile calde sau reci pot deteriora obiectele.
- Simțiți aspectul corpului. Unii diabetici au dificultăți în controlul greutății lor. Dacă copilul tău se confruntă cu această provocare, ar trebui să-l sprijini. Adolescenții sunt, de asemenea, expuși riscului de a avea o tulburare de alimentație sau de a renunța la insulină pentru a slăbi. De asemenea, vor asistență confidențială de la un consilier sau o echipă de asistență.
- Vin. Această substanță poate modifica nivelul zahărului din sânge. În plus, modificările cognitive care apar la beție sunt similare cu cele cu glicemie scăzută.Asigurați-vă că copiii dvs. înțeleg că alcoolul este deosebit de periculos pentru ei.
Avertizare
- Observați sentimentele copilului. Dacă copilul dumneavoastră se confruntă în mod constant cu tristețe sau pesimism sau dacă observați o schimbare semnificativă în viață, cum ar fi obiceiurile de somn, prietenii sau școala, ar trebui să vă duceți copilul la un medic pentru a vedea dacă sunt arata depresie.
- Discutați cu medicul copilului dumneavoastră dacă observați că slăbesc sau nu mănâncă.