
Conţinut
- Pași
- Partea 1 din 3: Observați modificări ale sensibilității piciorului
- Partea 2 din 3: Observați alte modificări de oprire
- Partea 3 din 3: Observați alte simptome ale neuropatiei
- sfaturi
- Avertizări
Diabetul este o boală cronică în care producția de insulină în pancreas este afectată sau celulele sunt mai puțin sensibile la efectele acestui hormon. Celulele din corp au nevoie de insulină pentru a absorbi glucoza. Dacă o persoană cu diabet nu primește un tratament adecvat, nivelul glicemiei rămâne constant ridicat. Acest lucru duce la deteriorarea organelor și nervilor, în special a micilor nervi periferici care inervează țesuturile ochilor, picioarelor și mâinilor. Potrivit Departamentului american de sănătate, 60-70% dintre persoanele cu diabet suferă de diferite forme de afectare a țesutului nervos (neuropatie). Cel mai adesea, primele simptome asociate diabetului apar pe picioare. De aceea este important să știți exact cum se manifestă aceste simptome și să verificați în mod regulat starea picioarelor pentru a evita deteriorarea ireversibilă a țesuturilor și dizabilitatea.
Pași
Partea 1 din 3: Observați modificări ale sensibilității piciorului
 1 Acordați atenție senzației de amorțeală a picioarelor. Unul dintre primele și răspândite simptome ale neuropatiei periferice la care sunt atenți pacienții cu diabet este scăderea sensibilității picioarelor și senzația de amorțeală tisulară. Adesea, amorțeala apare în zona degetelor, apoi se extinde pe întregul picior și se ridică treptat în sus, acoperind glezna. De obicei, procesul se dezvoltă pe tălpile ambelor picioare, deși uneori amorțeala apare inițial într-un singur membru sau se simte mai puternic la unul dintre picioare.
1 Acordați atenție senzației de amorțeală a picioarelor. Unul dintre primele și răspândite simptome ale neuropatiei periferice la care sunt atenți pacienții cu diabet este scăderea sensibilității picioarelor și senzația de amorțeală tisulară. Adesea, amorțeala apare în zona degetelor, apoi se extinde pe întregul picior și se ridică treptat în sus, acoperind glezna. De obicei, procesul se dezvoltă pe tălpile ambelor picioare, deși uneori amorțeala apare inițial într-un singur membru sau se simte mai puternic la unul dintre picioare. - Pierderea sensibilității este însoțită de o scădere a capacității unei persoane de a simți durerea din cauza expunerii la temperaturi ridicate și scăzute. Din acest motiv, persoanele cu diabet au un risc crescut de arsuri atunci când fac o baie fierbinte, precum și riscul de degerături în timpul iernii.
- Pierderea cronică a senzației picioarelor duce la faptul că pacientul cu diabet zaharat nu observă adesea tăieturi, calusuri și alte leziuni în zona picioarelor. Acest fenomen apare destul de des cu această boală, care crește riscul de infectare a leziunilor. În unele cazuri, neuropatia este atât de severă încât infecția din răni se dezvoltă pe o perioadă lungă de timp, răspândindu-se uneori în țesuturile mai adânci și chiar apucând oasele piciorului, fără ca pacientul să observe chiar asta. Tratamentul unei astfel de infecții necesită un curs lung de antibiotice de generație IV și, în unele cazuri, chiar și viața pacientului este amenințată.
- De regulă, simptomele neuropatiei periferice, inclusiv pierderea senzației, sunt mai pronunțate noaptea când persoana se află în pat.
 2 Acordați atenție senzațiilor de arsură și furnicături. Un alt simptom caracteristic este o senzație neplăcută de furnicături, pielea de găină și arsură. Toate acestea sunt similare cu senzațiile care apar în picior atunci când circulația sângelui este reluată, dacă ai „așezat” piciorul. Aceste disconforturi, numite parastezii, variază de la ușoare la severe și apar de obicei diferit la nivelul picioarelor drepte și stângi.
2 Acordați atenție senzațiilor de arsură și furnicături. Un alt simptom caracteristic este o senzație neplăcută de furnicături, pielea de găină și arsură. Toate acestea sunt similare cu senzațiile care apar în picior atunci când circulația sângelui este reluată, dacă ai „așezat” piciorul. Aceste disconforturi, numite parastezii, variază de la ușoare la severe și apar de obicei diferit la nivelul picioarelor drepte și stângi. - Senzația de furnicături și arsură apare de obicei în partea inferioară a piciorului (talpă), iar ulterior procesul se poate răspândi în zonele deasupra picioarelor.
- Aceste disconforturi seamănă uneori cu o infecție fungică (piciorul atletului) sau cu mușcăturile de insecte, deși mâncărimea se simte rar cu piciorul diabetic.
- Neuropatia periferică în țesuturile piciorului se dezvoltă deoarece nivelurile ridicate de zahăr din sânge (glucoză) sunt toxice și provoacă leziuni ale nervilor periferici mici.
 3 Acordați atenție dacă aveți o sensibilitate crescută la atingere (hiperestezie). În cazuri rare, persoanele cu diabet pot dezvolta un alt tip de afectare senzorială - sensibilitate crescută la atingere. În loc de simptomele unui picior diabetic tipic (sensibilitate scăzută și amorțeală a piciorului), unii pacienți dezvoltă sensibilitate (sau chiar hipersensibilitate) la atingere. De exemplu, la pacienții cu hiperestezie, durerea insuportabilă apare chiar din cauza atingerii pielii picioarelor cu lenjerie de pat.
3 Acordați atenție dacă aveți o sensibilitate crescută la atingere (hiperestezie). În cazuri rare, persoanele cu diabet pot dezvolta un alt tip de afectare senzorială - sensibilitate crescută la atingere. În loc de simptomele unui picior diabetic tipic (sensibilitate scăzută și amorțeală a piciorului), unii pacienți dezvoltă sensibilitate (sau chiar hipersensibilitate) la atingere. De exemplu, la pacienții cu hiperestezie, durerea insuportabilă apare chiar din cauza atingerii pielii picioarelor cu lenjerie de pat. - Această complicație a diabetului seamănă adesea cu un atac de gută sau cu artrită inflamatorie acută și, în unele cazuri, pacientul poate fi diagnosticat greșit.
- Pacienții descriu senzațiile care rezultă din sensibilitatea crescută a piciorului ca durere care seamănă cu o arsură sau un șoc electric.
 4 Acordați atenție crampelor sau durerii ascuțite. Pe măsură ce neuropatia periferică se intensifică, procesul patologic se răspândește în țesutul muscular. Unul dintre primele simptome care indică faptul că complicațiile diabetului zaharat au afectat mușchii sunt crampele sau durerile ascuțite la picioare, cel mai adesea în zona unică. Crampele și durerea pot fi atât de îngrozitoare încât o persoană cu diabet nu poate merge; noaptea, când o persoană se află în pat, senzațiile de durere tind să se intensifice.
4 Acordați atenție crampelor sau durerii ascuțite. Pe măsură ce neuropatia periferică se intensifică, procesul patologic se răspândește în țesutul muscular. Unul dintre primele simptome care indică faptul că complicațiile diabetului zaharat au afectat mușchii sunt crampele sau durerile ascuțite la picioare, cel mai adesea în zona unică. Crampele și durerea pot fi atât de îngrozitoare încât o persoană cu diabet nu poate merge; noaptea, când o persoană se află în pat, senzațiile de durere tind să se intensifice. - Spre deosebire de convulsiile normale, unde se observă contracția musculară sau zvâcniri, crampele diabetice la nivelul piciorului nu au adesea manifestări externe.
- Un alt semn care distinge crampele obișnuite de crampele diabetice ale piciorului este că durerea și disconfortul nu se diminuează sau dispar în timpul mersului.
- În unele cazuri, durerea și crampele unui picior diabetic seamănă cu simptomele unei fracturi de stres sau a bolii Willys-Ekbom, care prezintă un risc de diagnostic greșit.
Partea 2 din 3: Observați alte modificări de oprire
 1 Acordați atenție slăbiciunii musculare. Glucoza cu concentrație mare pătrunde în fibrele nervoase și, prin urmare, conform legii osmozei, apa pătrunde în fibre. Din această cauză, volumul fibrelor nervoase crește, iar alimentarea cu sânge a țesutului nervos se deteriorează, astfel încât țesuturile nervoase încep să moară. Dacă fibra nervoasă care inervează țesutul muscular moare, semnalele nervoase nu mai intră în mușchi. În absența stimulării nervoase, mușchii se atrofiază (se usucă). Ca urmare a atrofiei musculare, picioarele au dimensiuni reduse, în plus, slăbiciunea musculară afectează mersul unei persoane, făcându-l uluitor și instabil. Persoanele care au diabet zaharat de mult timp pot merge deseori doar cu bastonul sau chiar trebuie să folosească un scaun cu rotile.
1 Acordați atenție slăbiciunii musculare. Glucoza cu concentrație mare pătrunde în fibrele nervoase și, prin urmare, conform legii osmozei, apa pătrunde în fibre. Din această cauză, volumul fibrelor nervoase crește, iar alimentarea cu sânge a țesutului nervos se deteriorează, astfel încât țesuturile nervoase încep să moară. Dacă fibra nervoasă care inervează țesutul muscular moare, semnalele nervoase nu mai intră în mușchi. În absența stimulării nervoase, mușchii se atrofiază (se usucă). Ca urmare a atrofiei musculare, picioarele au dimensiuni reduse, în plus, slăbiciunea musculară afectează mersul unei persoane, făcându-l uluitor și instabil. Persoanele care au diabet zaharat de mult timp pot merge deseori doar cu bastonul sau chiar trebuie să folosească un scaun cu rotile. - Slăbiciunea în mușchii picioarelor și gleznelor este adesea însoțită de leziuni ale nervilor care transmit semnale către creier pentru echilibrul și coordonarea mișcărilor, astfel încât persoanele cu diabet au dificultăți semnificative la mers.
- Leziunile nervoase și slăbiciunea mușchilor și ligamentelor gleznelor duc la scăderea reflexelor. De exemplu, atingerea tendonului lui Ahile produce, în cel mai bun caz, doar un răspuns slab (zvâcnire a piciorului).
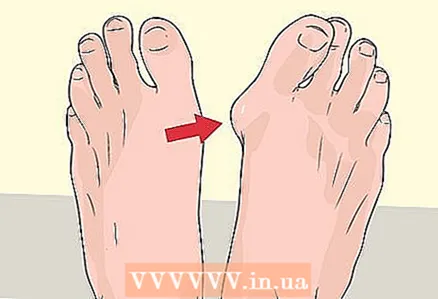 2 Verificați dacă ați dezvoltat deformări ale degetelor. Dacă o persoană dezvoltă slăbiciune musculară la nivelul picioarelor și se schimbă mersul, trebuie să își poziționeze picioarele diferit atunci când merge și să transfere stres suplimentar pe degete. Presiunea excesivă și încărcarea anormală a greutății duc adesea la deformări ale degetelor, cum ar fi curbura ciocanului. Curbura ciocanului apare atunci când se modifică forma unuia dintre cele trei degetele mijlocii ale piciorului. Patologia se dezvoltă în articulația distală, în urma căreia degetul se îndoaie și seamănă cu un ciocan în formă. În plus față de curbura ciocanului și alte deformări, mersul neuniform și dezechilibrul duc adesea la o redistribuire a presiunii către diferite zone ale piciorului, ceea ce duce la stres excesiv pe anumite zone ale talpii. Ca rezultat, ulcerul trofic se formează pe picioare și, dacă țesuturile sunt implicate în procesul infecțios, acest lucru poate duce la o serie de probleme grave.
2 Verificați dacă ați dezvoltat deformări ale degetelor. Dacă o persoană dezvoltă slăbiciune musculară la nivelul picioarelor și se schimbă mersul, trebuie să își poziționeze picioarele diferit atunci când merge și să transfere stres suplimentar pe degete. Presiunea excesivă și încărcarea anormală a greutății duc adesea la deformări ale degetelor, cum ar fi curbura ciocanului. Curbura ciocanului apare atunci când se modifică forma unuia dintre cele trei degetele mijlocii ale piciorului. Patologia se dezvoltă în articulația distală, în urma căreia degetul se îndoaie și seamănă cu un ciocan în formă. În plus față de curbura ciocanului și alte deformări, mersul neuniform și dezechilibrul duc adesea la o redistribuire a presiunii către diferite zone ale piciorului, ceea ce duce la stres excesiv pe anumite zone ale talpii. Ca rezultat, ulcerul trofic se formează pe picioare și, dacă țesuturile sunt implicate în procesul infecțios, acest lucru poate duce la o serie de probleme grave. - În unele cazuri, vârful ciocanului va dispărea singur, dar în majoritatea cazurilor este necesară o intervenție chirurgicală pentru a corecta defectul.
- O deformare tipică la piciorul diabetic este mărirea osului degetului mare cauzată de apăsarea constantă a degetului mare pe celelalte degete.
- Dacă aveți diabet, este foarte important să alegeți pantofii potriviți - ar trebui să fie slăbiți. În acest fel, degetele nu vor fi stoarse și riscul de deformare va fi redus. Femeile cu diabet nu trebuie să poarte pantofi cu toc înalt.
 3 Fiți extrem de atenți la orice semne de vătămare sau infecție la nivelul piciorului. În afară de fracturile osoase cauzate de căderi în timpul mersului, leziunile piciorului sunt cea mai frecventă complicație cu care se confruntă persoanele cu diabet. Din cauza desensibilizării, persoanele cu diabet nu reușesc adesea să observe leziuni minore ale pielii picioarelor, cum ar fi abraziuni, tăieturi superficiale, calusuri și mușcături de insecte. Din acest motiv, astfel de leziuni minore se pot inflama, ceea ce, la rândul său, este potențial periculos în ceea ce privește răspândirea infecției în țesuturile din jur. În cazurile severe, acest lucru poate duce la amputarea degetului sau chiar a întregului picior.
3 Fiți extrem de atenți la orice semne de vătămare sau infecție la nivelul piciorului. În afară de fracturile osoase cauzate de căderi în timpul mersului, leziunile piciorului sunt cea mai frecventă complicație cu care se confruntă persoanele cu diabet. Din cauza desensibilizării, persoanele cu diabet nu reușesc adesea să observe leziuni minore ale pielii picioarelor, cum ar fi abraziuni, tăieturi superficiale, calusuri și mușcături de insecte. Din acest motiv, astfel de leziuni minore se pot inflama, ceea ce, la rândul său, este potențial periculos în ceea ce privește răspândirea infecției în țesuturile din jur. În cazurile severe, acest lucru poate duce la amputarea degetului sau chiar a întregului picior. - Semnele vizuale ale infecției includ umflarea țesuturilor, decolorarea (pielea devine albăstruie sau roșiatică) și evacuarea puroiului albicios sau a altor lichide din rană.
- O rană infectată degajă adesea un miros neplăcut, deoarece puroi și sânge sunt eliberați din ea.
- Persoanele cu diabet cronic au adesea un sistem imunitar slăbit, rezultând un timp mai lung de vindecare a rănilor.
- Dacă o rană deschisă gravă (cum ar fi un ulcer cu semne de gangrenă) se dezvoltă la locul unei abraziuni minore, solicitați asistență medicală cât mai curând posibil.
- Medicii recomandă persoanelor cu diabet să se verifice picioarele cel puțin o dată pe săptămână. Când un pacient vine la următoarea întâlnire cu medicul său, acesta trebuie să examineze starea picioarelor pacientului pentru complicații.
Partea 3 din 3: Observați alte simptome ale neuropatiei
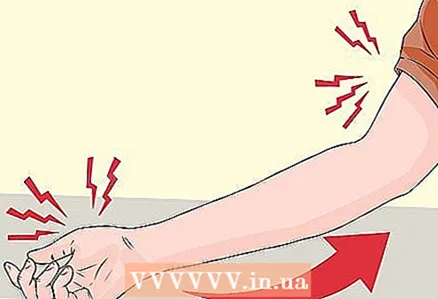 1 Acordați atenție simptomelor similare de pe mâini. Deși neuropatia periferică începe de obicei în extremitățile inferioare (în principal în picioare), se dezvoltă procese similare în fibrele nervoase periferice mici care inervează mâinile, degetele și antebrațele. Așadar, aveți grijă și verificați periodic dacă simptomele menționate anterior care indică complicații ale diabetului zaharat apar în țesuturile mâinilor.
1 Acordați atenție simptomelor similare de pe mâini. Deși neuropatia periferică începe de obicei în extremitățile inferioare (în principal în picioare), se dezvoltă procese similare în fibrele nervoase periferice mici care inervează mâinile, degetele și antebrațele. Așadar, aveți grijă și verificați periodic dacă simptomele menționate anterior care indică complicații ale diabetului zaharat apar în țesuturile mâinilor. - După cum sa menționat deja, procesele patologice din picioare se dezvoltă de la degete și se ridică. În mod similar, complicațiile membrelor superioare apar mai întâi în zona mâinilor și apoi se răspândesc în zona antebrațelor.
- Complicațiile diabetului în țesuturile mâinilor seamănă în manifestările lor sindromul tunelului carpian și boala Raynaud (în această boală, arterele, atunci când sunt expuse la temperaturi scăzute, se îngustează mai mult decât în mod normal). Din acest motiv, pacientul poate fi diagnosticat greșit.
- Este mult mai ușor să-ți monitorizezi starea de sănătate a mâinilor și să le verifici în mod regulat pentru eventuale complicații - de obicei porți șosete și pantofi pe picioare.
 2 Verificați simptomele neuropatiei autonome. Sistemul nervos autonom asigură reglarea automată a contracțiilor inimii și controlează funcționarea organelor interne: vezica urinară, plămânii, stomacul, intestinele, organele genitale și ochii. Diabetul zaharat (hiperglicemie) afectează fibrele nervoase, ceea ce provoacă o varietate de complicații, inclusiv palpitații cardiace, hipotensiune arterială, retenție urinară, incontinență urinară, constipație, balonare, pierderea poftei de mâncare, probleme de înghițire a alimentelor, disfuncție erectilă și uscăciune vaginală.
2 Verificați simptomele neuropatiei autonome. Sistemul nervos autonom asigură reglarea automată a contracțiilor inimii și controlează funcționarea organelor interne: vezica urinară, plămânii, stomacul, intestinele, organele genitale și ochii. Diabetul zaharat (hiperglicemie) afectează fibrele nervoase, ceea ce provoacă o varietate de complicații, inclusiv palpitații cardiace, hipotensiune arterială, retenție urinară, incontinență urinară, constipație, balonare, pierderea poftei de mâncare, probleme de înghițire a alimentelor, disfuncție erectilă și uscăciune vaginală. - Transpirația excesivă (sau deloc transpirația) picioarelor sau a altor părți ale corpului este un semn tipic al neuropatiei autonome.
- Neuropatia autonomă extinsă duce la disfuncția organelor interne, prin urmare, pacienții cu diabet zaharat dezvoltă adesea boli de inimă și insuficiență renală.
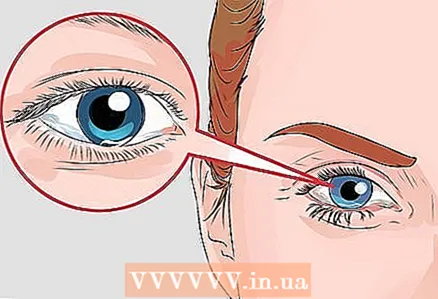 3 Acordați atenție oricăror modificări ale vederii. Neuropatiile periferice și autonome afectează funcționarea ochilor, în plus, vederea suferă de disfuncții ale vaselor de sânge mici cauzate de efectele toxice ale glucozei. Infecția țesuturilor picioarelor și riscul asociat de amputare a picioarelor și picioarelor este una dintre cele mai mari temeri ale persoanelor cu diabet. Al doilea pericol grav pe care și-l amintește fiecare pacient diabetic este pierderea vederii. Complicațiile care afectează sistemul vizual includ dificultăți de adaptare la condiții de lumină slabă, vedere încețoșată, ochi apoși și pierderea treptată a acuității vizuale care duce la orbire.
3 Acordați atenție oricăror modificări ale vederii. Neuropatiile periferice și autonome afectează funcționarea ochilor, în plus, vederea suferă de disfuncții ale vaselor de sânge mici cauzate de efectele toxice ale glucozei. Infecția țesuturilor picioarelor și riscul asociat de amputare a picioarelor și picioarelor este una dintre cele mai mari temeri ale persoanelor cu diabet. Al doilea pericol grav pe care și-l amintește fiecare pacient diabetic este pierderea vederii. Complicațiile care afectează sistemul vizual includ dificultăți de adaptare la condiții de lumină slabă, vedere încețoșată, ochi apoși și pierderea treptată a acuității vizuale care duce la orbire. - Retinopatia diabetică se caracterizează prin deteriorarea vaselor de sânge care alimentează retina, care este cea mai frecventă cauză de pierdere a vederii la pacienții diabetici.
- S-a dovedit că adulții cu diabet au un risc de două până la cinci ori mai mare de a dezvolta cataractă decât cei fără boală.
- Persoanele cu diabet zaharat prezintă un risc crescut de a dezvolta cataractă (tulburarea lentilei) și glaucom (creșterea presiunii oculare și deteriorarea nervului optic).
sfaturi
- Dacă aveți diabet zaharat, ar trebui să vă verificați zilnic picioarele pentru simptome de complicații. Acest lucru trebuie făcut chiar dacă luați medicamente pentru diabet.
- Dacă aveți oricare dintre simptomele de mai sus, faceți o întâlnire cu medicul dumneavoastră sau consultați un endocrinolog pentru ca un medic să vă verifice starea de sănătate.
- Tăiați-vă unghiile în mod regulat (în fiecare săptămână sau la două săptămâni).Dacă sunteți îngrijorat de rănirea degetelor de la picioare atunci când vă tundeți unghiile, puteți încredința îngrijirea picioarelor unui profesionist care face o manichiură medicală.
- Purtați întotdeauna pantofi cu șosete și papuci atunci când sunteți acasă. Evitați să mergeți desculți sau să purtați pantofi strânși - acest lucru crește riscul de vezicule.
- Persoanele cu diabet experimentează adesea transpirații excesive ale picioarelor, iar pielea picioarelor pare strălucitoare. În acest caz, ai nevoie de șosete mai des decât mine, astfel încât să rămână mereu uscate.
- Spălați-vă zilnic picioarele cu apă și săpun cald (dar nu fierbinte). Clătiți bine săpunul cu apă curată și uscați-l cu un prosop (nu frecați). Asigurați-vă că uscați bine pielea între degetele de la picioare.
- Se recomandă să faceți în mod regulat băi cu sare de picioare. Acest lucru va ajuta la dezinfectarea pielii picioarelor și la reducerea riscului de infecții bacteriene.
- Dacă pielea picioarelor este foarte uscată, se pot forma fisuri și daune pe ea în punctul în care pantofii sunt stoarse. Nu uitați să aplicați în mod regulat hidratant pe picioare. Lubrifiați zonele uscate ale pielii cu loțiune hidratantă sau vaselină, având grijă să nu pătrundeți produsul pe piele între degetele de la picioare.
Avertizări
- Dacă observați zone negre sau verzui la suprafața piciorului, solicitați asistență medicală imediată: acesta poate fi un semn de gangrenă (moarte tisulară).
- Nu utilizați loțiune hidratantă pe piele între degetele de la picioare - acest lucru poate duce la dezvoltarea ciupercilor.
- Dacă piciorul dumneavoastră are un ulcer sau o rană nevindecată, consultați imediat medicul dumneavoastră.



